HPV - Ιός των θηλωμάτων
Γράφει ο ιατρός
Πέτρος Χειρίδης, MD,PhD
Μαιευτήρας-Γυναικολόγος-χειρουργός
Διδάκτωρ του Πανεπιστημίου Αθηνών
Επιστ. Δ/ντης– Νομική Υπηρεσία ομίλου ΙΑΣΩ.
HPV - Ιός των κονδυλωμάτων
Τι είναι ο ανθρώπινος ιός των θηλωμάτων HPV;
O ιός των ανθρωπίνων θηλωμάτων (HPV, Human Papilloma Virus) είναι ένας πολύ διαδεδομένος ιός στη φύση που προσβάλει μόνο τον άνθρωπο.
Υπάρχουν περισσότερα από 120 στελέχη του ιού HPV. Περίπου τα 40 από αυτά, αφορούν τη γεννητική περιοχή και μπορούν να μεταδοθούν με τη σεξουαλική επαφή. Τα υπόλοιπα μπορούν να μολύνουν άλλες περιοχές του σώματος όπως τα χέρια ή τα πόδια προκαλώντας τις γνωστές «μυρμηγκιές», όμως δεν μπορούν να προσβάλλουν τα γεννητικά όργανα και αντίστροφα οι γεννητικοί τύποι δεν προσβάλουν τα άκρα ή τον κορμό.
Από τα 40 στελέχη του ιού που προσβάλουν τα γεννητικά όργανα, περίπου τα 15 είναι ογκογόνοι ιοί και είναι δυνατό μετά από κάποιο διάστημα να προκαλέσουν τον καρκίνο του τραχήλου, του κόλπου ή του αιδοίου, ενώ πρόσφατα έχουν ενοχοποιηθεί και για άλλους καρκίνους όπως του στοματοφάρυγγα, του λάρυγγα, του πέους και του πρωκτού. Τα υπόλοιπα στελέχη, ή αλλιώς μη ογκογόνοι ιοί, προκαλούν τα γεννητικά θηλώματα ή κονδυλώματα και δεν έχουν καμία απολύτως σχέση με το καρκίνο.
Πώς μεταδίδεται ο ιός HPV;
Ο HPV είναι ένας ύπουλος ιός. Θεωρητικά, η μετάδοση του προϋποθέτει την απευθείας επαφή με τις δερματικές εκκρίσεις ενός μολυσμένου ατόμου. Οι εκκρίσεις απελευθερώνονται έπειτα από ρήξη της μυρμηγκιάς ή του κονδυλώματος.
Η εμφάνιση των κονδυλωμάτων στα γεννητικά όργανα προϋποθέτει τη σεξουαλική επαφή με μολυσμένο άτομο. Εντούτοις, πολύ συχνά, ο μηχανισμός της μόλυνσης δεν μπορεί να προσδιοριστεί τόσο για τους δερματικούς όσο και για τους γεννητικούς τύπους του ιού. Κάτι τέτοιο για παράδειγμα συμβαίνει σε βρέφη και παιδιά που φέρουν μυρμηγκιές στα χέρια τους.
Ο ιός έχει υψηλή διαπερατότητα. Αυτό σημαίνει ότι μεταδίδεται με μεγαλύτερη ευχέρεια συγκριτικά με άλλους ιούς, ενώ μπορεί να προσβάλει και το υγιές δέρμα. Ασφαλώς η παρουσία μικροτραυματισμών στη συνέχεια του δέρματος, όπως κατά τη σεξουαλική επαφή, αυξάνει σημαντικά τη πιθανότητα μετάδοσης του.
Το προφυλακτικό μπορεί να εμποδίσει τη μετάδοση του ιού;
Το κοινό προφυλακτικό προστατεύει από όλα τα σεξουαλικώς μεταδιδόμενα νοσήματα. Εντούτοις, ο ιός HPV, πολύ συχνά προσβάλει τον άνδρα στο όσχεο – το σάκο των όρχεων – ο οποίος δεν περιβάλλεται από το προφυλακτικό. Αυτό συμβαίνει διότι όταν ο άνδρας που φοράει προφυλακτικό, έρχεται σε επαφή με γυναίκα που έχει μολυνθεί, το όσχεο έρχεται σε άμεση επαφή με τις μολυσμένες εκκρίσεις του κόλπου.
Παραπέρα, όταν ο μολυσμένος άνδρας έρθει σε επαφή με υγιή γυναίκα, είναι δυνατό να της μεταδώσει τον ιό ακόμα και αν φοράει προφυλακτικό, επειδή το όσχεο ακουμπάει πάνω στη περιοχή του πρωκτού της γυναίκας. Κατά συνέπεια πολλές νεαρές γυναίκες εμφανίζουν κονδυλώματα του πρωκτού, ακόμα και αν δεν κάνουν πρωκτικό σεξ.
Τέλος ο ιός, έχει διαπιστωθεί ότι μεταδίδεται και με τον στοματικό έρωτα. Οι γεννητικοί τύποι του ιού, εξίσου εύκολα με τα γεννητικά όργανα προσβάλουν τους βλεννογόνους της στοματικής κοιλότητας, του φάρυγγα και του λάρυγγα. Πρόσφατες μελέτες δείχνουν ότι η λοίμωξη ευθύνεται για θηλώματα στη περιοχή αυτή, χρόνιο βράγχος φωνής, ακόμα και κακοήθεια.
Πώς μπορώ να καταλάβω αν ο σύντροφος μου έχει HPV;
Στη πλειοψηφία των περιπτώσεων, ο ιός δεν δίνει συμπτώματα, καθιστώντας σχεδόν αδύνατη την αναγνώριση ενός μολυσμένου ατόμου από τον ερωτικό του σύντροφο.
Ποιοι είναι οι παράγοντες κινδύνου για τη μόλυνση με τον ιό HPV;
Στους παράγοντες κινδύνου περιλαμβάνονται οι εξής:
- Ο αριθμός των σεξουαλικών συντρόφων: όσο περισσότερους ερωτικούς συντρόφους έχει ένα άτομο τόσο πιθανότερη η λοίμωξη. Στατιστικές υπολογίζουν ότι περισσότεροι από 4 σύντροφοι στη ζωή ενός ατόμου έχουν κίνδυνο μεγαλύτερο από 90% να υπάρχει ο ιός.
- Η ηλικία έναρξης της σεξουαλικής δραστηριότητας: όσο νωρίτερα ένα άτομο ξεκινάει το sex, τόσο πιθανότερο να έρθει σε επαφή με τον ιό.
- Η κατάσταση του αμυντικού συστήματος: Η πτώση της άμυνας του οργανισμού, από νοσήματα, φάρμακα, πτωχή διατροφή, κάπνισμα, έλλειψη ύπνου, υποβοηθά τον ιό να αναπτυχθεί και να δώσει συμπτώματα.
- Η άμεση δερματική επαφή με τις δερματικές εκκρίσεις: ατόμου που έχει μυρμηγκιές η κονδυλώματα.
Ποια τα συμπτώματα από τον ιό των θηλωμάτων HPV;
Ο ιός πολύ συχνά δεν δίνει απολύτως κανένα σύμπτωμα.
Στις γυναίκες, η λοίμωξη με τον ιό HPV, είναι δυνατόν εμφανιστεί με τη παρουσία των κονδυλωμάτων στον τράχηλο και βαθιά στον κόλπο, δίχως αυτά να φαίνονται εξωτερικά, παρά μόνο κατά τη γυναικολογική εξέταση. Συνεπώς μία γυναίκα μπορεί να έχει τη λοίμωξη δίχως να το γνωρίζει. Πρέπει να τονιστεί ότι ο μοναδικός λόγος για τον οποίο εφαρμόζεται το τεστ Παπανικολάου είναι για τον έλεγχο του ιού HPV!
Στον άνδρα τα πράγματα είναι πιο πολύπλοκα. Το δέρμα πάνω στο πέος είναι πιο ανθεκτικό στη δράση του ιού, συγκριτικά με τον τράχηλο της γυναίκας. Ως εκ τούτου, ο άνδρας πολύ σπανιότερα θα έχει κλινικές εκδηλώσεις τις νόσου. Αν υπάρχουν βλάβες, αυτές μπορεί να είναι ορατές με γυμνό μάτι σαν μικρές λευκές ελιές, συνήθως επίπεδες, αλλά κάποιες φορές και υπερυψωμένες. Είναι πολύ πιθανό λόγω της θέσης τους να μη γίνονται αντιληπτές ακόμα και από το ίδιο το άτομο.
Πώς διαγιγνώσκεται ο ιός HPV;
Στη γυναίκα, εφόσον δεν υπάρχουν οξυτενή κονδυλώματα πάνω στα γεννητικά όργανα, η αναγνώριση του ιού γίνεται μόνο με το τεστ Παπανικολάου. Η κολποσκόπηση επιβεβαιώνει τα ευρήματα του τεστ Παπανικολάου. Το HPV-DNA τεστ αποτελεί τη πιο σύγχρονη μέθοδο ανίχνευσης του ιού.
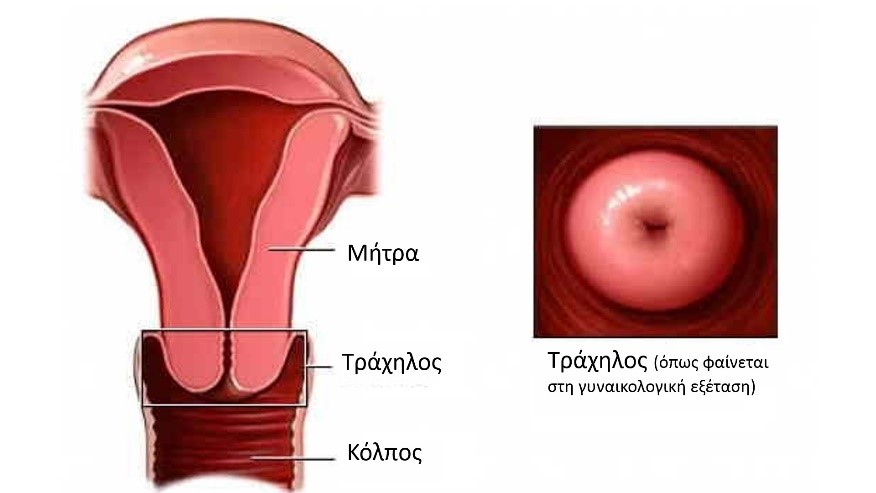
Η αξιοπιστία του τεστ Παπανικολάου, εξαρτάται από τον ιατρό ή τη μαία που κάνει τη λήψη. Στη βιβλιογραφία η ευαισθησία της μεθόδου ποικίλει από 40% έως 90%. Η νεότερη μέθοδος υγρής φάσης (Thin Prep) έχει υψηλότερη ευαισθησία στις χαμηλόβαθμες αλλοιώσεις, όμως πάλι προϋποθέτει ορθή λήψη του δείγματος. Το HPV-DNA τεστ γίνεται με απλή αιμοληψία, είναι πιο ακριβό από τις άλλες μεθόδους και πιο ευαίσθητο. Εντούτοις το Αμερικανικό Κολλέγιο Γυναικολόγων συστήνει την εφαρμογή του σε ορισμένες περιπτώσεις, κυρίως σε γυναίκες ηλικίας 19-29 ετών.
Στον άνδρα τα πράγματα είναι ακόμα πιο δύσκολα, διότι ο ιός σπάνια θα δώσει συμπτώματα, ενώ δεν υπάρχει υποκατάστατο του τεστ Παπανικολάου για τον άνδρα. Η πεοσκόπηση, δηλαδή ο λεπτομερής έλεγχος των οργάνων του άνδρα δεν είναι εξέταση ρουτίνας, ενώ μπορεί να είναι αρνητική, ακόμα και σε μολυσμένο άτομο. Ως εκ τούτου είναι πολύ πιθανό ένας άνδρας να μεταδίδει τον ιό δίχως να το γνωρίζει.
Πώς θα καταλάβω από ποιον ερωτικό σύντροφο κόλλησα τον HPV;
Με εξαίρεση την περίπτωση που κάποιος έχει μόνο ένας ερωτικό σύντροφο στη ζωή του, είναι σχεδόν αδύνατο να προσδιοριστεί η χρονική στιγμή της λοίμωξης. Τούτο συμβαίνει για τους εξής λόγους:
- Ο ιός έχει μεγάλο χρόνο επώασης, δηλαδή μπορεί να μεσολαβήσει σημαντικό χρονικό διάστημα, ακόμα και πολλών ετών, από τη μόλυνση μέχρι την εμφάνιση των συμπτωμάτων.
- Σε αρκετές περιπτώσεις η λοίμωξη δεν δίνει κανένα απολύτως σύμπτωμα. Συνεπώς ο σύντροφος μπορεί να μην είναι σε θέση να γνωρίζει ότι έχει μολυνθεί.
- Το ποσοστό του πληθυσμού που είναι πλέον φορέας του ιού είναι αρκετά υψηλό (>40%). Έτσι ενώ παλαιότερα, μπορούσαμε να θεωρήσουμε ότι άτομα με έντονη σεξουαλική ζωή, είναι πιθανότεροι φορείς του ιού, τούτο σήμερα ισχύει και για άτομα με περιορισμένη σεξουαλική εμπειρία, αφού ο ιός μπορεί να κολλήσει με μία μονάχα επαφή.
Πώς θεραπεύεται ο ιός των κονδυλωμάτων HPV;
Πρέπει να ξεκαθαριστεί ότι με τα διαθέσιμα ιατρικά μέσα, δεν υπάρχει τρόπος ο ιός των κονδυλωμάτων να απομακρυνθεί ή να καθαριστεί (εκριζωθεί) από το σώμα ενός ατόμου που έχει μολυνθεί.
Ο ιός όταν αποικίσει τον τράχηλο μιας γυναίκας, παραμένει στις βαθύτερες κυτταρικές στιβάδες του επιθηλίου για πάντα. Κατά περιόδους, και ανάλογα με τη κατάσταση του αμυντικού συστήματος μπορεί ο ιός να δίνει συμπτώματα στην επιφάνεια, δηλαδή ένα θετικό τεστ Παπανικολάου ή οξυτενή κονδυλώματα. Ο στόχος του ιατρού είναι να αντιμετωπιστούν οι «βλάβες» και τα συμπτώματα που προκαλεί ο ιός, καθώς και να προληφθεί ο καρκίνος, και όχι να εκριζωθεί ο ιός. Η αντιμετώπιση των αλλοιώσεων γίνεται φαρμακευτικά και χειρουργικά.
Ποια τα μέτρα πρόληψης κατά του ιού HPV;
Δύο είναι τα διαθέσιμα μέτρα πρόληψης κατά της λοίμωξης με τον ιό HPV.
- Εμβολιασμός του πληθυσμού. Από το 1999 υπάρχει διαθέσιμο το εμβόλιο κατά του ιού HPV, το οποίο ήρθε στη χώρα μας το 2006 και χορηγείται συστηματικά σε νεαρά κορίτσια. Το εμβόλιο είναι απόλυτα ασφαλές. Το τετραδύναμο εμβόλιο περιέχει 2 από τους συχνότερους ογκογόνους και 2 από τους συχνότερους μη-ογκογόνους ιούς. Κατά συνέπεια το εμβόλιο προφυλάσσει τόσο από την ανάπτυξη των κονδυλωμάτων όσο και από τον καρκίνο του τραχήλου της μήτρας. Εντούτοις, η κάλυψη αυτή υπολογίζεται στο 80-85% και όχι στο 100%, επειδή υπάρχουν αρκετοί τύποι του ιού που δεν περιέχονται στο συγκεκριμένο εμβόλιο. Στο άμεσο μέλλον αναμένεται το νεότερο εννεα-δύναμο εμβόλιο που θα περιέχει 9 ορότυπους, συνεπώς θα προσφέρει υψηλότερη κάλυψη. Περισσότερες λεπτομέρειες για το εμβόλιο δίνονται στη σχετική παράγραφο.
- Το δεύτερο μέτρο πρόληψης κατά της λοίμωξης είναι η ώριμη σεξουαλική διαπαιδαγώγηση των νέων. Πρέπει να τονιστεί ότι οι ευπαθείς ομάδες για τη λοίμωξη είναι οι έφηβοι και οι νέοι ηλικίας 15 έως 25 ετών. Όσο περισσότερους ερωτικούς συντρόφους έχει ένα άτομο, τόσο πολλαπλασιάζεται η πιθανότητα να έρθει σε επαφή με τον ιό. Η αυστηρότερη επιλογή του ερωτικού συντρόφου και η χρήση αντισυλληπτικών μεθόδων φραγμού (προφυλακτικό) ασφαλώς περιορίζει τη πιθανότητα της λοίμωξης.
Χρήσιμα links:
1. Mayo Clinic
2. Medline Plus
3. WebMD
4. The Merck Manual of Medicine
5. CDC – Center of Disease Control
6. Up To Date
Για περισσότερες ή ειδικές πληροφορίες γράψτε στο e-mail: infobgyn@gmail.com
