Εκτιμώμενο Βάρος του Eμβρύου
Γράφει ο ιατρός
Πέτρος Χειρίδης, MD,MSc,PhD
Μαιευτήρας-Γυναικολόγος-χειρουργός
Διδάκτωρ του Πανεπιστημίου Αθηνών
Επιστ. Δ/ντης– Νομική Υπηρεσία ομίλου ΙΑΣΩ.
Βάρος του Eμβρύου
Ο προσδιορισμός του βάρους του εμβρύου με τους υπερήχους, γίνεται ώστε μαζί με άλλες μεταβλητές, να εκτιμηθεί η ανάπτυξη του εμβρύου.
Θα πρέπει να τονιστεί ότι το βάρος εμβρύου ΔΕΝ αποτελεί μια πραγματική υπερηχογραφική μέτρηση, αλλά εξάγεται από μαθηματικό αλγόριθμο στον οποίο έχουν συμπεριληφθεί διάφορες άλλες μετρήσεις του εμβρύου. Ως εκ τούτου στη μαιευτική, το βάρος δίδεται πάντοτε με τον όρο EFW (Estimated Fetal Weight) δηλαδή Εκτιμώμενο Βάρος Εμβρύου.
Υπάρχουν τουλάχιστο 30 μαθηματικά μοντέλα για τον προσδιορισμό του εμβρυϊκού βάρους που χρησιμοποιούν διαφορετικές μεταβλητές και φυσικά διαφέρουν σε ακρίβεια. Τα πιο δημοφιλή είναι κατά Hadlock [1,2] ή κατά Warsof [3]. Και τα δύο βασίζονται σε εμβρυϊκές μετρήσεις όπως η περίμετρος κεφαλής (HC), η διάμετρος της κοιλιάς (AC) και το μήκος του μηριαίου οστού (FL) προκειμένου να υπολογίσουν το βάρος. Κανένα από τα διαθέσιμα μαθηματικά μοντέλα προσδιορισμού του βάρους εμβρύου, δε θεωρείται ανώτερο των υπολοίπων ως προς την ευαισθησία, διότι όπως έδειξε συστηματική αναθεωρητική μελέτη που σύγκρινε 11 διαφορετικά μοντέλα, η απόκλιση του σφάλματος (random error) ξεπερνούσε το 14%, ενώ υπήρξε μεγάλη απόκλιση και στα αποτελέσματα μεταξύ των διαφορετικών εξεταστών με τη χρήση του ίδιου μαθηματικού μοντέλου [4]. Με απλά λόγια, ο ίδιος εξεταστής θα εκτιμήσει διαφορετικό βάρος εμβρύου αν με τις ίδιες μετρήσεις χρησιμοποιήσει άλλη φόρμουλα υπολογισμού, αλλά, και δύο εξεταστές χρησιμοποιώντας την ίδια φόρμουλα, δε θα δώσουν ίδιες τιμές για το ίδιο έμβρυο.
Η χρήση της τριαδιάστατης υπερηχογραφίας (3D) μολονότι έχει υποστηριχθεί ότι είναι πιο αξιόπιστη στον προσδιορισμό του βάρους του εμβρύου, δεν έχει αποδειχθεί από τα αποτελέσματα των μελετών [5,6]
Παρόλο που τα μαθηματικά μοντέλα επιτρέπουν την εκτίμηση του βάρους από το 1ο τρίμηνο, η πληροφορία αυτή δεν έχει κάποια κλινική χρησιμότητα πριν τις 24 εβδομάδες, διότι η ανάπτυξη του εμβρύου σε βάρος συμβαίνει κατά το β’ μισό της κύησης.
Εκτός από το μαθηματικό αλγόριθμο πολυάριθμοι παράγοντες επηρεάζουν την ακρίβεια στο προσδιορισμό του εμβρυϊκού βάρους. Σε αυτούς περιλαμβάνονται:
- Η ηλικία κύησης. Οι αλγόριθμοι έχουν μεγαλύτερη ακρίβεια στα τελείομηνα έμβρυα [7,8].
- Η ενδομήτρια υπολειπόμενη ανάπτυξη και η μακροσωμία (=μεγάλο βάρος εμβρύου για την ηλικία κύησης) [7,8]. Η σταθερή απόκλιση (standard deviation) του σφάλματος είναι μεγαλύτερη όταν το έμβρυο είναι μικρότερο ή μεγαλύτερο από το προβλεπόμενο για την ηλικία κύησης [9-11]. Στα μεγάλα έμβρυα συνηθέστερα το έμβρυο υπολογίζεται μικρότερο (υπο-εκτιμάται) ενώ στα μικρά έμβρυα το αντίθετο (ύπερ-εκτιμάται) [12]
- Πτωχή υπερηχογραφική εικόνα. Διάφοροι παράγοντες, όπως η παχυσαρκία της μητέρας, η ποσότητα του αμνιακού υγρού και η θέση του εμβρύου μπορεί να επηρεάσουν την ακρίβεια των μετρήσεων του εμβρύου [13-16].
- Πολύδυμη κύηση. Ο προσδιορισμός του βάρους στα δίδυμα είναι δυσχερέστερος [17-19]. Σε αναδρομική μελέτη που εξέτασε το βάρος των εμβρύων δύο ημέρες πριν τη γέννηση, διαπιστώθηκε ότι ο ακριβής προσδιορισμός του βάρους αφορούσε μόνο το 10% των εμβρύων στις δίδυμες έναντι του 62% στις μονήρεις κυήσεις.
- Η φυλή, η εθνικότητα και το φύλο του εμβρύου επίσης επηρεάζουν τη κατανομή του βάρους [20-22].
- Η φυσιολογική ποικιλία του λιπώδους ιστού σε διαφορετικά έμβρυα.
- Η εμπειρία του χειριστή που εκτελεί τον υπέρηχο.
- Η ποιότητα του εξοπλισμού των υπερήχων.
Από τα παραπάνω, γίνεται σαφές ότι ο προσδιορισμός του βάρους το εμβρύου δεν είναι ακριβής. Σύμφωνα με το Αμερικανικό Κολέγιο στο 95% των περιπτώσεων οι μετρήσεις έχουν απόκλιση 20%, ενώ σε επιπλέον 5% η απόκλιση ξεπερνά το 20% του πραγματικού βάρους [23,24]. Προκειμένου να μειωθεί το «σφάλμα» των μετρήσεων, οι μαιευτήρες δε βασίζονται στο εκτιμώμενο βάρος εμβρύου, αλλά σε άλλες μετρήσεις, όπως τη περίμετρο της κοιλιάς, τη περίμετρο της κεφαλής, ή και τη σχέση μεταξύ τους (HC/AC) ώστε να μπορούν να ανιχνεύσουν τις διαταραχές ανάπτυξης [25].
Εκτός από το γεγονός ότι η εκτίμηση του βάρους του εμβρύου επηρεάζεται από πολυάριθμους παράγοντες και δε θεωρείται ακριβής, το βάρος γέννησης του εμβρύου δεν είναι ποτέ προβλέψιμο, διότι επίσης εξαρτάται από πολλούς παράγοντες όπως το φύλο του παιδιού, τη μητροπλακουντιακή παροχή, το σακχαρώδη διαβήτη της κύησης, τις συνθήκες υγείας της επιτόκου, το κάπνισμα, τη διατροφή της και φυσικά τη γενετική προδιάθεση.
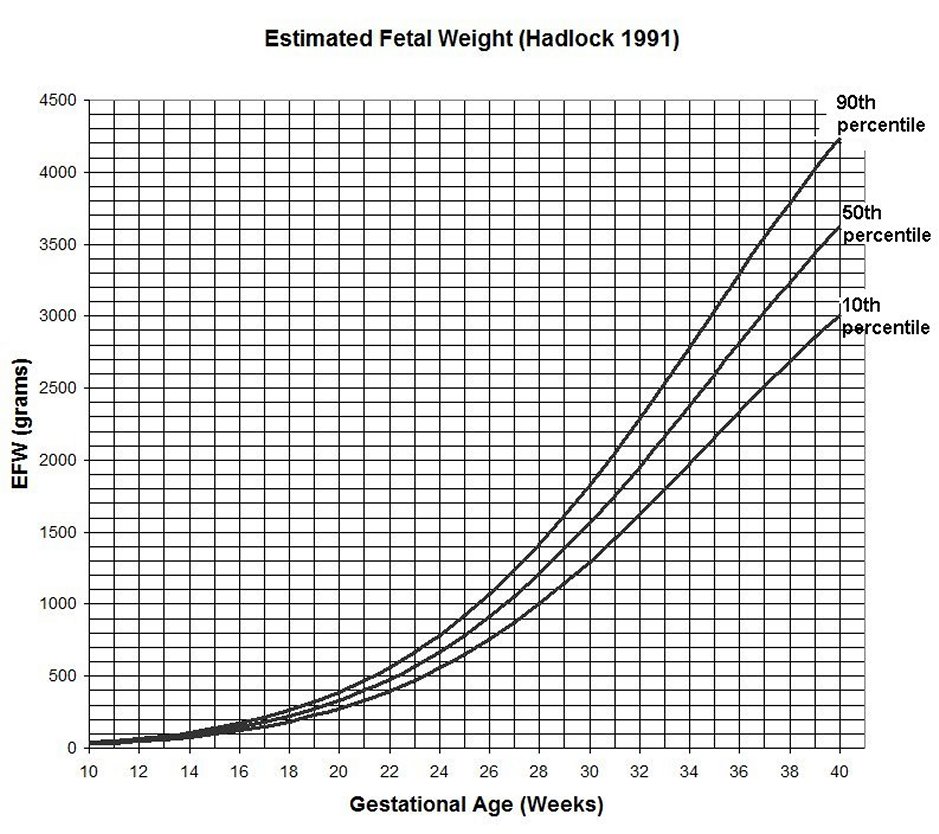 Από μελέτες έχουμε διαθέσιμες καμπύλες για το που κυμαίνεται το βάρος ανά εβδομάδα κύησης [26]. Με τον τρόπο αυτό μπορούμε να έχουμε μία εικόνα σχετικά με το ρυθμό ανάπτυξης του εμβρύου. Με διαδοχικές μετρήσεις είναι δυνατόν να «χαρακτηρίσουμε» ένα έμβρυο ότι υπολείπεται της ανάπτυξης (δηλαδή μεγαλώνει πιο αργά από το αναμενόμενο) ή ότι αυξάνεται ταχύτερα από το προβλεπόμενο για συγκεκριμένη εβδομάδα της κύησης. Η διαταραχή στο ρυθμό ανάπτυξης ορίζεται ήπια όταν το εκτιμώμενο βάρος εμβρύου είναι κάτω από τη 10η εκατοστιαία θέση (percentile) και βαριά όταν είναι κάτω από την 3η εκατοστιαία θέση για συγκεκριμένη εβδομάδα της κύησης [27].
Από μελέτες έχουμε διαθέσιμες καμπύλες για το που κυμαίνεται το βάρος ανά εβδομάδα κύησης [26]. Με τον τρόπο αυτό μπορούμε να έχουμε μία εικόνα σχετικά με το ρυθμό ανάπτυξης του εμβρύου. Με διαδοχικές μετρήσεις είναι δυνατόν να «χαρακτηρίσουμε» ένα έμβρυο ότι υπολείπεται της ανάπτυξης (δηλαδή μεγαλώνει πιο αργά από το αναμενόμενο) ή ότι αυξάνεται ταχύτερα από το προβλεπόμενο για συγκεκριμένη εβδομάδα της κύησης. Η διαταραχή στο ρυθμό ανάπτυξης ορίζεται ήπια όταν το εκτιμώμενο βάρος εμβρύου είναι κάτω από τη 10η εκατοστιαία θέση (percentile) και βαριά όταν είναι κάτω από την 3η εκατοστιαία θέση για συγκεκριμένη εβδομάδα της κύησης [27].
Παραπέρα, η χρήση της εκατοστιαίας θέσης στη διάγνωση της υπολειπόμενης ανάπτυξης είναι επίσης προβληματική, διότι είναι δύσκολο να διαχωριστεί το «από κατασκευής» μικρότερο έμβρυο, σε σχέση με το «παθολογικά» μικρότερο, δηλαδή αυτό όπου κανονικά θα μεγάλωνε ταχύτερα, όμως κάποιος παράγοντας εμποδίζει την ανάπτυξη του. Έως και 70% των εμβρύων μπορεί να εκτιμηθούν ως κάτω από τη 10η εκατοστιαία θέση, από φυσιολογικούς παράγοντες όπως τη καταγωγή, τη πολυτοκία και το δείκτη μάζας σώματος της μητέρας, οι οποίοι γενικά, δεν προκαλούν νοσηρότητα στο έμβρυο [28-31].
Συμπερασματικά, το βάρος του εμβρύου δεν αποτελεί μία πραγματική μέτρηση και δε θα πρέπει ποτέ να εκλαμβάνεται ως «γνωστή» παράμετρος πριν τη γέννηση του παιδιού.
Η εκτίμηση του βάρους του εμβρύου αποτελεί «εργαλείο» για τον μαιευτήρα, που μόνο σε συνδυασμό με άλλες μεταβλητές (υπερηχογραφικές και κλινικές) μπορεί να δώσει στοιχεία για την ανάπτυξη της κύησης.
Βιβλιογραφία
- Hadlock FP, Harrist RB, Fearneyhough TC, et al. Use of femur length/abdominal circumference ratio in detecting the macrosomic fetus. Radiology 1985; 154:503.
- Hadlock FP, Harrist RB, Sharman RS, et al. Estimation of fetal weight with the use of head, body, and femur measurements--a prospective study. Am J Obstet Gynecol 1985; 151:333.
- Warsof SL, Gohari P, Berkowitz RL, Hobbins JC. The estimation of fetal weight by computer-assisted analysis. Am J Obstet Gynecol 1977; 128:881.
- Dudley NJ. A systematic review of the ultrasound estimation of fetal weight. Ultrasound Obstet Gynecol 2005; 25:80.
- Schild RL, Fimmers R, Hansmann M. Fetal weight estimation by three-dimensional ultrasound. Ultrasound Obstet Gynecol 2000; 16:445.
- Tuuli MG, Kapalka K, Macones GA, Cahill AG. Three-Versus Two-Dimensional Sonographic Biometry for Predicting Birth Weight and Macrosomia in Diabetic Pregnancies. J Ultrasound Med 2016; 35:1925.
- Siemer J, Egger N, Hart N, et al. Fetal weight estimation by ultrasound: comparison of 11 different formulae and examiners with differing skill levels. Ultraschall Med 2008; 29:159.
- Kurmanavicius J, Burkhardt T, Wisser J, Huch R. Ultrasonographic fetal weight estimation: accuracy of formulas and accuracy of examiners by birth weight from 500 to 5000 g. J Perinat Med 2004; 32:155.
- Dudley NJ. A systematic review of the ultrasound estimation of fetal weight. Ultrasound Obstet Gynecol 2005; 25:80.
- Scioscia M, Vimercati A, Ceci O, et al. Estimation of birth weight by two-dimensional ultrasonography: a critical appraisal of its accuracy. Obstet Gynecol 2008; 111:57.
- Kehl S, Schmidt U, Spaich S, et al. What are the limits of accuracy in fetal weight estimation with conventional biometry in two-dimensional ultrasound? A novel postpartum study. Ultrasound Obstet Gynecol 2012; 39:543.
- Coomarasamy A, Connock M, Thornton J, Khan KS. Accuracy of ultrasound biometry in the prediction of macrosomia: a systematic quantitative review. BJOG 2005; 112:1461.
- Drassinower D, Timofeev J, Huang CC, et al. Accuracy of clinically estimated fetal weight in pregnancies complicated by diabetes mellitus and obesity. Am J Perinatol 2014; 31:31.
- Gonzalez MG, Reed KL, Center KE, Hill MG. Does Maternal Body Mass Index Have an Effect on the Accuracy of Ultrasound-Derived Estimated Birth Weight?: A Retrospective Study. J Ultrasound Med 2017; 36:1009.
- Shmueli A, Aviram A, Bardin R, et al. Effect of fetal presentation on sonographic estimation of fetal weight according to different formulas. Int J Gynaecol Obstet 2017; 137:234.
- Karahanoglu E, Altinboga O, Akpinar F, et al. The Effect of the Amniotic Fluid Index on the Accuracy of Ultrasonographic-Estimated Fetal Weight. Ultrasound Q 2017; 33:148.
- Khalil A, D'Antonio F, Dias T, et al. Ultrasound estimation of birth weight in twin pregnancy: comparison of biometry algorithms in the STORK multiple pregnancy cohort. Ultrasound Obstet Gynecol 2014; 44:210.
- Diaz-Garcia C, Bernard JP, Ville Y, Salomon LJ. Validity of sonographic prediction of fetal weight and weight discordance in twin pregnancies. Prenat Diagn 2010; 30:361.
- Danon D, Melamed N, Bardin R, Meizner I. Accuracy of ultrasonographic fetal weight estimation in twin pregnancies. Obstet Gynecol 2008; 112:759.
- Buck Louis GM, Grewal J, Albert PS, et al. Racial/ethnic standards for fetal growth: the NICHD Fetal Growth Studies. Am J Obstet Gynecol 2015; 213:449.e1.
- Siemer J, Hilbert A, Wolf T, et al. Gender-specific weight estimation of fetuses between 2,501 and 3,999 g--new regression formulae. Fetal Diagn Ther 2008; 24:304.
- Melamed N, Yogev Y, Ben-Haroush A, et al. Does use of a sex-specific model improve the accuracy of sonographic weight estimation? Ultrasound Obstet Gynecol 2012; 39:549.
- American College of Obstetricians and Gynecologists. ACOG Practice bulletin no. 204: fetal growth restriction. Obstet Gynecol 2019.
- Royal College of Obstetricians and Gynaecologists. The investigation and management of the small for gestational age fetus. Green-top Guideline No. 31. London (United Kingdom): RCOG; 2013. https://www.rcog.org.uk/en/guidelines-research-services/guidelines/gtg31/ (Accessed on April 24, 2018).
- Snijders RJ, Nicolaides KH. Fetal biometry at 14-40 weeks' gestation. Ultrasound Obstet Gynecol. 1994;4(1):34‐48. doi:10.1046/j.1469-0705.1994.04010034.x
- Yudkin PL, Aboualfa M, et. al. New birthweight and head circumference centiles for gestational ages 24 to 42 weeks. Early Hum Dev. 1987 Jan;15(1):45-52.
- Anderson MS, Hay WW. Intrauterine growth restriction and the small-for-gestational-age infant. In: Neonatology Pathophysiology and Management of the Newborn, 5th ed, Avery GB, Fletcher MA, MacDonald MG (Eds), Lippincott Williams and Wilkins, Philadelphia 1999. p.411.
- Manning FA. Intrauterine growth retardation. In: Fetal Medicine: Principal and Practice, Appleton & Lange, Norwalk, CT 1995. p.317.
- Uptodate 2020. Fetal growth restriction: Screening and diagnosis
- Fetal growth restriction. Practice Bulletin No. 134. American College of Obstetricians and Gynecologists. Obstet Gynecol 2013;121:1122–33.5
- The Investigation and Management of the Small–for–Gestational–Age Fetus Royal College of Obstetricians and Gynaecologists Green–top Guideline No. 31 February 2013 – January 2014
Για περισσότερες πληροφορίες, ή για να μας υποβάλλετε τα ερωτήματα σας γράψτε στο e-mail: infobgyn@gmail.com
